

�l���r�g��2019-11-08���ٷ���t�W�QՓ���g�[��1��
ժ Ҫ�� ժ Ҫ���^�����̫���ϼ{�������ʌm�a�g����ʹЧ���� �x������ʌm�a�ij��a�D 135 ��(�����t����ͬһ��)�����g 20-35 �q���w�� 58-85kg��ASA I-II �������܃������� �S�C�֞� 3 �M�����̫��M(S �M)�����̫��+�{���� 1 �M(SN1 �M)�����̫��+�{����
����ժ Ҫ���^�����̫���ϼ{�������ʌm�a�g����ʹЧ���� �x������ʌm�a�ij��a�D 135 ��(�����t����ͬһ��)�����g 20-35 �q���w�� 58-85kg��ASA I-II �������܃������� �S�C�֞� 3 �M�����̫��M(S �M)�����̫��+�{���� 1 �M(SN1 �M)�����̫��+�{���� 2 �M(SN2 �M)���ʹ�r�g���� 24h���քeӛ� 3 �M�����g��� 4h��8h��12h��18h��22h �� VAS �u�ֺ� Ramsay ��o�u�֡� �����ʹ���g��������(���ġ��I�¡��������ơ���Ѫ�����^����)�l����r�� 3 �M���ʹ�������M�нyӋ�� SN2 �M�g�� VAS �u�ּ� Ramsay ��o�u�־��@������ S �M�ʹЧ������;SN2 �M�c SN1 �M����/�I�°l���ʵ��� S �M��SN2 �M�ʹ�����ʸ��ߡ� ���̫���ϼ{���������ʌm�a�g���o�}�ʹЧ�������g��Ϊ�ʹ�����̫�ᣬ�������@�p���g���������l����;���̫���� 40mg �{���ȵ��ʹ�M���ʸ��ߣ��������m�����鄩���д��Mһ���о���
�����P�I�~�����̫��;�{����;�g���o�}�ʹ
�����S���ʌm�a�ʵ����ߣ����g����ʹ���}Ҳ�õ��˸����˵��Pע���a�D�ܵ���ʹ�Ĵ̼��a������������ ʹ����ꐴ��x�ͼ����ĺ��������� �����������ڮa�D����[1]������wֱ��Ӱ푮a�D������˯�ߺ���������ĸ��ι�B[2]�g���M����Ч���ʹ�ί��������Ԝp�ٲ��l�Y�l���ʣ����ҿ�������������|������������ Ŀǰ�a�D�g���ʹ�ķ�ʽ���ʹˎ��N��࣬���У���Ƭ�ˎ���ģʽ�ʹ�ķ����dz������]ʹ�õ�[3]�������߸��������tԺ�Č��H��r���^�챾Ժ 2017 �� 11 ��—2018 �� 7 �����ʌm�a�g�� 135 �����ߣ��g��ʹ�����̫���ϼ{���ȵ��ʹЧ�����F�������£�
����1 �Y���c����
����1.1 һ���Y��
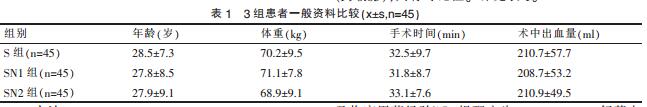
�����܃����������ʌm�a�g���� 135 ���� �xȡ���߾������ʌm�a���gָ�����Ԟ���a�D�����o�ġ��X���Ρ��I���ܮ� ������ �g 20-35 �q���w�� 58-85kg��ASAI-II ���� �S�C�֞����̫��M(S �M)�����̫��+ �{���� 1 �M (SN1 �M)�� ���̫��+�{���� 2 �M(SN2 �M)��ÿ�M�� 45 ���� 3 �M�������g���w�ء����g�r�g���g�г�Ѫ����һ���Y�ϱ��^������o�yӋ�W���x(P>0.05)�����пɱ��ԡ� ԔҊ�� 1��
����1.2 ����
�����������Һ����o�}ͨ������늱O�o�ȣ��ڮa�D����Pλ���� L3-4 �g϶��ӲĤ��̣����̳ɹ�����WĤ��ǻ�Ƚo�� 0.75%���ȿ����c 10%�����ǻ��Һ 2-2.5ml����������γ����鴩��ᘣ�ӲĤ�ⳣҎ�ùܺ�ڻ���ƽ�Pλ���y�����{�����ƽ���� T8-T6 ˮƽ�� ���g�Y����γ�ӲĤ���ù��ͻخa�ƱO�o�ҡ� 3 �M��ʹ�� ��ע���(�㽭ʷ��˹�t�W�x����˾)���m�����o�}�����ʹˎ�������Y�ϼ��R����ˎ���[4��5] S �M�䷽�� 0.9%NS50ml+���̫�� 50ug + �� �� ˾ �� 4mg�� SN1 �M �� �� �� 0.9% NS50ml+��� ̫ �� 50ug+�{�� �� 20mg+���� ˾ �� 4mg��SN2 �M�䷽�� 0.9%NS50ml+���̫�� 50ug+�{���� 40mg+����˾�� 4mg�� 3 �M������ע���ݔע�ٶȾ��� 2ml/h,�ʹ�r�g���� 24h��
����1.3 �^��ָ��
�����^�첢ӛ䛮a�D�g��4h��8h��12h��18h��22h ����ʹҕ�Xģ�M�u��(VAS �u��)�� Ramsay ��o�u�֡�ӛ��ʹ���g��������(���ġ��I�¡��������ơ���Ѫ�����^����)�l����r�� �u�� 3 �M���ʹ�����ʡ�
����1.3.1 VAS �u�֘˜�[6]��
����0 �ֱ�ʾ�o��ʹ��<3 �֞����ã�3-5 �֞�����M�⣬>5 �֞��ʹ�10 �ֱ�ʾ�O����ʹ�� �����о��� 0-4 �֞郞����5-10 �֞�oЧ��
����1.3.2 Ramsay ��o�u�֘˜�: [7]
����1 �֞鲻���o�����꣬2 �֞����ѡ����o������3 �֞���˯���� ��ָ�4 �֞�\˯�ߠ�B����Ѹ�ن��ѣ�5 �֞���˯�������з����t�g��6 �֞���˯�������Пo�����������о��� 2-4 �֞���o�M�⣬5-6 �֞���o�^�ȡ�
����1.3.3 �ʹЧ���փ��������(��+��)/������ x100%=�ʹ�����ʡ�
����1.4 �yӋ�W����
�������� SPSS21.0 ��ܛ���M��̎���� Ӌ���Y���Ծ���±�˜ʲ�(x±s)��ʾ���� t �z�;Ӌ���Y�ϲ��� x2 �zP<0.05 ��ʾ��нyӋ�W���x��
����2 �Y��
����2.1 �� �M �a �D �g �� 4h��8h��12h��18h��22hVAS �u����
�����g����r�� SN2 �M�@ �� �^ S �M�ͣ�P<0.05�����нyӋ�W���x�� SN2 �M�u�ֵ��� SN1 �M���� P>0.05�������нyӋ�W���x�� ԔҊ�� 2��
����2.2 ���M �a �D �g �� 4h��8h��12h��18h��22hRamsay �u����
�����g �� �� �r �� �u �� SN2 �M �@ �� �^ S �M �� ��P < 0.05�����нyӋ�W���x�� SN2 �M�u�ָ��� SN1 �M��P< 0.05�����нyӋ�W���x�� ԔҊ�� 3��
����2.3 �M�a�D�g���ʹ�в��������l���ʌ���
������Ѫ�����������ơ��^������˯���������l���� 3 �M���^�����нyӋ�W�(P>0.05)�������ćI�°l���� SN2 �M�� SN1 �M������ S �M��P<0.05�� ���нyӋ�W���x�� SN2 �M�c SN1 �M���Ȳ����нyӋ�W���x��P>0.05�� ԔҊ�� 4
����2.4 3 �M�g���ʹ�����ʌ���
����SN2 �M�ʹ���������@���� S �M�� SN1 �M���քe�� 100%��80%��93.3%��p<0.05�� ���� �yӋ�W���x�� ԔҊ�� 5
�������]��x�����ٰl�����t�W��տ�
�����t�W�ĘI�ˆTҲ���u�����c��Ⱥ���������u���Q�rҲҪ�l��Փ�ģ��������t�W�������ԣ������uҪ����^�ߣ��ڿ�Ͷ���y��Ҳ���^��������߶���ҪͶ�嵽�܉���ٰl�����t�W��տ�������ڿ���յ�С��Ҳ�������u�ˆT�M�М�ͨ�����@��o��ҷ������t�W����Ҋ����Ŀ����ҪͶ��Ŀ��������˽⣬����ֱ����ԃԓվ���ھ��ώ���
����3��ӑՓ
���������g����ʹ�ί��У� ���̫��Ȱ�Ƭ�ˎ�ﳣҊ�ĸ������А��ġ��I�¡��^������˯��Ƥ�w���W�ȣ��@��������̫����һ�N���»��W���w�|�l�^���d�^���|��ʹ���������ćI���И����d�^����ʹ���ġ� �I�°l���� �ڮa���g����F�Ȟ�ͻ���� ���о������̫������Đ��ġ��I�°l���ʽ��ͣ�����ܵ�ԭ�����d�^��Ч��������ˡ� ���īI������̈́��� �� �{ �� ͪ �� �� Gs ���� ż �� Ƭ �� �w �� �d �^ ���ã��Ķ�Ӱ��И� 5-HT��SP����Ƭ�� ���f�|�� �����ܽM���ĺϳɼ�ጷţ�ͨ�^���wҺ���ض�������[8��9] �� �{������һ�N��Ƭ���w����ͼ���-�������c�̈́����{��ͪЧ���ӽ����ɽ��Ͷ������á� ���о��Y���@ʾ�� �g�� 4h��8h��12h��18h��22hSN2 �M VAS �u�����@���� S �M(P<0.05)���f�����̫���ϼ{���ȵ��ʹЧ�����چμ�ʹ�����̫�ᣬ�� SN2 �M���ʹ�����ʸ��� SN1 �M��������ԭ������c�{�������ÙC�����P���{���ȿ�������ͻ�|ǰ��Ƭ���w������Ƭ��ؓ�������Pͨ·��࣬���Ӱ�Ƭ��ጷţ����ʹЧ��[10��11];�̈́����{�� ��ͨ�^Ӱ� �}ͨ���Լ��}�x�ӌ��F�������̫��� �ʹЧ��;�̈́����{���ȿ�ʹ��Ƭ���w�ܶ����ӡ��H��������[12]��
�����C�������� ���ʌm�a�g����ʹ�в������̫���ϼ{�����o�}�ʹ�� �����@�p�p ���ߵ���ʹ�У�ͬ�r�����ː��ġ��I�µȲ��������İl���ʡ� �����ʹ�����а�Ƭ�����c���ӄ��ı��������Ƿ��܉�������Ƭ�ˎ����ʹЧ��ʮ����Ҫ���R�����P����ĺ��m�����������Ͱ�ȫ���д��Mһ���о������о��� SN2 �M���ʹ�M���ʸ��ߡ�
SCISSCIAHCI